Types de reconstruction mammaire
Si la reconstruction mammaire vous intéresse, votre chirurgien plasticien vous parlera de vos différentes options et de ce qui serait le plus efficace pour vous.
Les types de reconstruction qu'on pourrait proposer après une
Implants mammaires
L’implant mammaire est un sac rond fait de silicone caoutchouté. Il est rempli d’eau salée stérile (solution saline) ou d’un gel de silicone. On a le plus souvent recours aux implants en silicone au Canada.
Types de chirurgie pratiqués pour poser les implants mammaires
L’implant mammaire est inséré dans un espace, ou poche, qui se trouve en dessous ou au-dessus des muscles du thorax. Le chirurgien peut avoir recours aux techniques suivantes pour former la poche.
Expansion tissulaire
Si la peau et les tissus du thorax sont trop tendus ou trop plats pour que le chirurgien puisse poser l’implant sous la peau ou le muscle, il devra élargir l’espace. C'est ce qu'on appelle l'
On se sert d'une prothèse d'expansion pour créer la poche. C'est un sac vide muni d’une petite valve, comme un ballon. Le chirurgien insère la prothèse d’expansion sous la peau et le muscle du thorax. Il arrive qu'on mette la prothèse d'expansion en place lors de la mastectomie. On peut aussi la poser lors d’une opération effectuée plus tard.
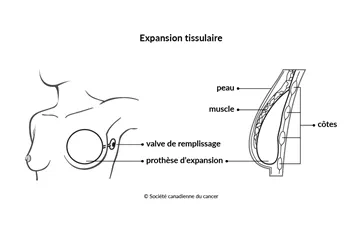
Une fois que la prothèse d’expansion est en place, le chirurgien ou l'infirmière la remplit lentement de solution saline pendant un certain temps. L’un ou l’autre insère une très petite aiguille dans la peau jusqu’à la valve pour y injecter la solution saline. On fait cette intervention dans le bureau du chirurgien, lors de différentes visites, jusqu’à ce que la peau soit suffisamment étirée pour recevoir l’implant mammaire qui est de la même taille que l’autre sein. Les visites ont souvent lieu chaque semaine, mais cela dépend de la taille de la prothèse d’expansion et de ce que vous et le chirurgien considérez comme le mieux.
Une fois que la peau a été suffisamment étirée, le chirurgien fait une deuxième opération pour enlever la prothèse d’expansion et la remplacer par un implant permanent. Cette deuxième opération se déroule habituellement des mois plus tard.
Reconstruction par implant direct
On a moins souvent recours à la reconstruction par implant direct qu’à l’expansion tissulaire. Elle peut être une option si vous n'avez pas suffisamment de tissu utilisable pour former le sein.
La reconstruction par implant direct peut aussi être appelée reconstruction en une étape. C'est parce qu'on peut reconstruire le sein lors d'une seule intervention. Au lieu d'utiliser d'abord une prothèse d'expansion, le chirurgien mettra tout de suite l’implant mammaire en place lors de la mastectomie ou de la chirurgie mammaire conservatrice.
Lors de la reconstruction par implant direct, le chirurgien se sert souvent d'une matrice dermique acellulaire (MDA). La MDA est un
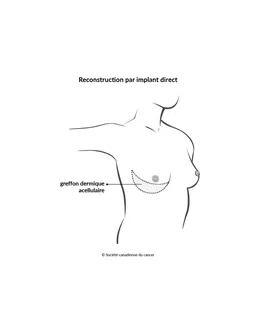
Le chirurgien fixe la MDA au thorax à l’aide de points de suture afin de créer une poche pour l’implant, qui est ensuite inséré en dessous ou au-dessus du muscle. La MDA peut aussi être utilisée pour couvrir les bords d’un implant.
La MDA sert d’échafaudage, comme une écharpe. Elle aide à maintenir l'implant en place. Vos vaisseaux sanguins se développent dans la MDA, faisant en sorte après quelques mois que votre corps intègre naturellement la matrice.
Il est possible que la reconstruction par implant direct au moyen de la MDA ne soit pas offerte partout au Canada. Si la reconstruction par implant vous intéresse, demandez à votre chirurgien plasticien si ce type de reconstruction est une option pour vous.
Retrait des implants mammaires
L’implant mammaire n’est pas permanent. Vous pouvez le faire enlever si vous décidez que vous n’en voulez plus.
Les implants mammaires peuvent durer de 10 à 15 ans avant de devoir être enlevés ou remplacés. Plus l’implant est vieux, plus le risque de rupture augmente, c’est-à-dire que de la silicone ou de la solution saline fuit d’une ouverture dans l’implant.
Il est aussi possible qu’on doive enlever ou remplacer l’implant s’il se déplace, s’il se déforme ou si trop de tissu cicatriciel se développe autour.
Une fois que l’implant a été enlevé, la peau de la région où il se trouvait peut devenir capitonnée ou plissée ou subir d’autres changements d’apparence.
Effets secondaires et complications
Différents types de chirurgie peuvent causer différents
Les effets secondaires et les complications de la pose chirurgicale d’implants mammaires dépendent surtout du type d'intervention et de votre état de santé global. Si vous avez reçu une radiothérapie au thorax dans le cadre d'un traitement du cancer du sein, il est possible que votre chirurgien ne recommande pas la pose d'implants mammaires puisque vous pourriez éprouver plus de complications à la suite de l'intervention.
Avisez votre équipe de soins si vous éprouvez des effets secondaires et des complications que vous croyez liés à la pose chirurgicale des implants mammaires. Plus tôt vous signalez un problème, plus rapidement on pourra vous dire comment aider à le traiter.
Les effets secondaires et complications possibles de la pose chirurgicale d'implants mammaires comprennent ceux-ci :
- infection;
- accumulation de liquide (
sérome ) dans le sein; - douleur;
- formation de tissu cicatriciel autour de l'implant (
contracture capsulaire ), ce qui rend le sein dur et déformé; - déplacement de l’implant;
- plissement de l’implant, ce qui rend la peau du sein plissée (animation);
- fuite ou rupture de l'implant.
Il se peut que vous vous inquiétiez des effets possibles des implants mammaires sur votre santé. Dans de très rares cas, les femmes porteuses d’implants mammaires à base de gel de silicone ou de solution saline peuvent un jour avoir un type de lymphome non hodgkinien (LNH) appelé lymphome anaplasique à grandes cellules associé aux implants mammaires (LAGC-AIM). Il prend naissance dans le tissu cicatriciel qui se forme autour de l’implant.
Des organismes de santé du monde entier recueillent encore plus de données sur le nombre de femmes qui reçoivent un diagnostic de LAGC-AIM. D’après la recherche, le risque de LAGC-AIM n’est lié qu’aux implants texturés, pas aux implants qui sont lisses. En 2019, Santé Canada a suspendu l'homologation médicale de la marque d'implants mammaires texturés offerte au Canada.
Reconstruction mammaire autologue
Pour la reconstruction mammaire autologue, on prélève de la peau, de la graisse et parfois du muscle sur d’autres parties de votre corps pour créer un nouveau sein. Le sein reconstruit donne un effet plus naturel au toucher qu’un implant mammaire.
Techniques tissulaires
Pour la reconstruction mammaire autologue, le chirurgien crée un "lambeau" à partir de tissus de votre corps. Ce lambeau est habituellement prélevé sur votre abdomen, mais il peut aussi provenir de votre dos, de vos fesses ou de vos cuisses. Il est fait de vaisseaux sanguins, de peau, de graisse et parfois de muscle. Le chirurgien se servira du lambeau pour reconstruire votre sein.
Le lambeau libre est une technique fréquemment employée pour la reconstruction mammaire autologue. On dit que c'est un lambeau libre parce que le chirurgien retire complètement le lambeau de son apport sanguin. Il pose ensuite le lambeau sur le thorax et le fixe à l'apport sanguin en place.
Le lambeau pédiculé garde le tissu fixé à son apport sanguin. Le chirurgien fait passer le lambeau sous la peau jusqu'au thorax dans un tunnel qu'il a créé (tunnellisation) afin de reconstruire le sein.
Types de lambeaux utilisés pour la reconstruction mammaire
Plusieurs types de lambeaux permettent de reconstruire un sein. Votre chirurgien plasticien vous expliquera les options et vous aidera à décider de ce qui vous convient le mieux.
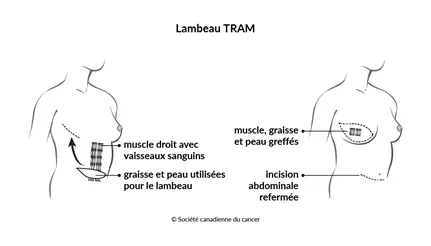
Le lambeau musculo-cutané pédiculé de grand droit de l'abdomen (lambeau TRAM pédiculé) est fait de muscle, de graisse, de peau et de vaisseaux sanguins provenant de votre abdomen. Une fois le sein reconstruit, on répare cette région de votre abdomen à l'aide d'un treillis particulier qui permettra de rétablir la force de la
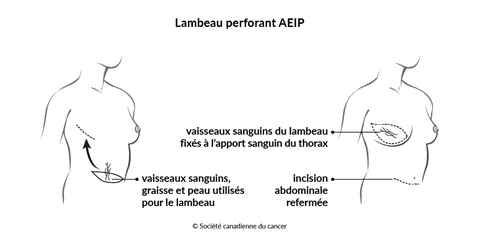
Le lambeau perforant de l’artère épigastrique inférieure profonde (lambeau perforant AEIP) est fait seulement de graisse, de peau et de vaisseaux sanguins provenant de votre abdomen. On ne prélève pas de muscle de votre abdomen, comme on le fait pour le lambeau TRAM.
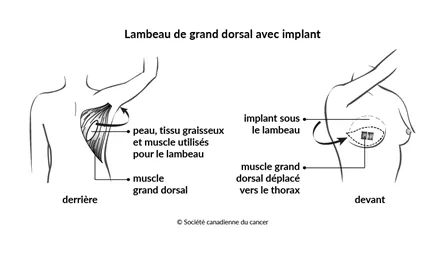
Le lambeau de grand dorsal est aussi appelé lambeau dorsal. On a recours au muscle appelé grand dorsal ainsi qu’à de la graisse et de la peau de votre dos pour former un monticule qui constituera le sein. On peut poser un implant mammaire s’il n’y a pas assez de tissu pour que le sein ait l’air naturel. Ce type de lambeau est une option si vous avez reçu une radiothérapie au thorax ou si vous n'avez pas de peau et de tissu en excès dans d’autres régions du corps qui pourraient servir à la reconstruction du sein.
Pour d’autres types de lambeaux libres, on a recours à de la peau, de la graisse et des vaisseaux sanguins d’autres régions de votre corps pour reconstruire votre sein. On peut prélever du tissu du bas de votre dos, de vos fesses ou de la partie supérieure de vos cuisses. Ces types de lambeaux libres sont moins fréquents que ceux qui utilisent du tissu de votre abdomen.
Effets secondaires et complications
Les effets secondaires et les complications de la reconstruction mammaire autologue dépendent surtout du type de chirurgie pratiqué, d’où provient le tissu pour le lambeau et de votre état de santé global. Si vous avez une forte poitrine ou si vous avez reçu une radiothérapie au thorax, vous pourriez éprouver plus de complications après une reconstruction mammaire autologue.
Avisez votre équipe de soins si vous éprouvez des effets secondaires ou des complications que vous croyez liés à la chirurgie de reconstruction mammaire. Plus tôt vous signalez un problème, plus rapidement on pourra vous dire comment aider à le traiter.
La reconstruction mammaire autologue peut causer ce qui suit :
- infection;
- saignement;
- accumulation de liquide (
sérome ) où le tissu a été retiré; - cicatrices où le tissu a été retiré;
- seins de forme ou de taille différente;
- faiblesse et bombement des muscles abdominaux dans la région où le muscle a été retiré (hernie);
- couleur et texture légèrement différentes du sein reconstruit par rapport au reste de la région mammaire;
- diminution de la force musculaire du dos si on y a enlevé du tissu pour reconstruire le sein.
Si vous fumez, on vous recommande fortement de renoncer au tabac au moins trois mois avant la reconstruction mammaire autologue. Le tabagisme nuit à la circulation du sang qui se rend à la peau et aux tissus sous-jacents, ce qui peut provoquer des infections, un retard dans la cicatrisation et une hausse du risque de mort du tissu du lambeau (nécrose).
Reconstruction du mamelon et de l’aréole
Il est possible qu'on doive retirer le mamelon et l'aréole (peau foncée entourant le mamelon) au cours de la mastectomie. Si on a enlevé le mamelon et l’aréole, le chirurgien peut les reconstruire afin de créer un sein qui semble plus naturel.
La reconstruction du mamelon et de l'aréole est la dernière étape de la reconstruction mammaire et elle ne nécessite pas nécessairement d'hospitalisation. Cette intervention a lieu une fois que le sein reconstruit a complètement guéri, soit au moins de 3 à 6 mois après la chirurgie de reconstruction mammaire.
Le tissu employé pour la reconstruction du mamelon provient du nouveau sein créé. Le chirurgien peut aussi utiliser la peau d’autres parties du corps comme le thorax ou les lobes d'oreille.
Le mamelon et l'aréole reconstruits peuvent avoir une couleur un peu différente de celle de l’autre sein. Si c'est le cas, un tatoueur médical peut tatouer l'aréole de façon que la couleur corresponde le mieux possible à celle de votre autre sein. Cette intervention peut être faite quelques mois après la reconstruction du mamelon et de l'aréole. Le tatoueur a recours à une technique à 3D, c'est-à-dire qu'il utilise la couleur et l'ombrage pour que le mamelon reconstruit ressemble le plus possible à un mamelon naturel.
Un mamelon reconstruit a beaucoup moins de sensibilité qu'un mamelon naturel. C'est pourquoi vous pourriez aussi décider de vous faire seulement tatouer l'aréole plutôt que reconstruire le mamelon.
