Chirurgie du cancer de la cavité buccale
La plupart des personnes atteintes d’un cancer de la cavité buccale subiront une chirurgie. Le type de chirurgie que vous aurez dépend surtout de la taille et de l’emplacement de la tumeur ainsi que de son stade. Quand votre équipe de soins planifie la chirurgie, elle prend aussi en considération d’autres facteurs comme votre âge et votre état de santé global.
On peut pratiquer une chirurgie pour différentes raisons. Vous pouvez avoir une chirurgie pour :
- enlever complètement la tumeur;
- enlever des ganglions lymphatiques si le cancer s’y est propagé ou empêcher le cancer de s’y propager;
- atténuer la douleur ou soulager les symptômes (chirurgie palliative).
La chirurgie du cancer de la cavité buccale peut affecter votre apparence et votre capacité à mastiquer, à avaler et à parler. De nombreux spécialistes travaillent en collaboration pour planifier un traitement qui vous offrira la meilleure qualité de vie possible. Ces spécialistes peuvent être des chirurgiens (chirurgiens de la tête et du cou, chirurgiens reconstructeurs et autres spécialistes), des radio-oncologues, des oncologues médicaux, des dentistes, des diététistes et des pathologistes de la parole.
Avant la chirurgie
Certaines chirurgies du cancer de la cavité buccale peuvent être compliquées et il peut être difficile de s’en rétablir. Il est important d’être le plus en santé possible avant de subir l’opération. On pourrait vous faire des analyses sanguines, comme une formule sanguine complète (FSC) ou des analyses biochimiques sanguines, des tests de coagulation sanguine et des tests de la fonction hépatique (foie). Vous pourriez aussi passer des tests de la fonction cardiaque et de la fonction pulmonaire afin qu’on s’assure que vous êtes en assez bonne santé pour subir une chirurgie. On fera aussi l’évaluation de votre état nutritionnel afin de connaître votre poids et votre apport alimentaire.
Il est important que vous passiez un examen dentaire complet et que vous receviez les soins dentaires nécessaires dans le cadre de votre plan de traitement. Si vous fumez, votre équipe de soins vous encouragera à renoncer au tabac. Le tabac peut faire augmenter le risque de réapparition (récidive) du cancer et aussi ralentir la guérison et accroître le risque d’effets secondaires après la chirurgie.
Ablation de la tumeur
La résection permet d’enlever la tumeur en entier ainsi qu’une marge de tissu sain tout autour. Si votre tumeur est petite et facile à atteindre par le chirurgien, ce dernier fera l’opération par la bouche. Si la tumeur est grosse, il est possible que le chirurgien doive enlever la tumeur par une incision pratiquée dans votre cou ou votre mâchoire (mandibulectomie). On a recours à différents types de chirurgie pour enlever la tumeur primitive selon son emplacement. Vous pourriez aussi recevoir d’autres traitements avant ou après la chirurgie.
Excision locale large
On fait une excision locale large pour traiter les petites tumeurs. On enlève la tumeur ainsi qu’une marge de tissu normal tout autour. La peau restante est suturée ou on la laisse guérir d’elle-même. Si les marges enlevées avec la tumeur sont positives, on envisage de faire une autre résection.
Chirurgie de Mohs
La chirurgie de Mohs, aussi appelée chirurgie micrographique de Mohs, est une méthode chirurgicale à laquelle on peut avoir recours pour traiter les petits cancers de la lèvre. Elle permet d’enlever une tumeur et le tissu qui l’entoure, couche par couche, jusqu’à ce qu’il n’y ait plus du tout de cellules cancéreuses dans le tissu. On n’a généralement pas recours à la chirurgie de Mohs pour un cancer de la cavité buccale qui est ailleurs que sur la lèvre.
Apprenez-en davantage sur la chirurgie de Mohs.
Glossectomie
La glossectomie est une chirurgie lors de laquelle on enlève la langue en partie ou en totalité.
La glossectomie partielle permet de traiter les petites tumeurs sur la langue. On enlève une petite partie de la langue et on referme la plaie à l’aide de points de suture ou on la laisse guérir d'elle-même. Si on fait une résection plus large, il pourrait être nécessaire de pratiquer une greffe de peau ou une reconstruction plus complexe pour refermer la plaie. Les troubles de la parole et de la déglutition sont peu probables après une glossectomie partielle.
La glossectomie sub-totale permet de traiter de plus grosses tumeurs sur la langue. On enlève une grande partie de la langue lors de cette chirurgie. On fait une reconstruction pour réparer la plaie afin que vous puissiez avaler et parler le mieux possible.
La glossectomie totale permet d’enlever toute la langue. Ce type de chirurgie n'est pratiqué que si le cancer est avancé. Il est difficile de manger et de parler après une telle intervention. Il est possible qu’on enlève le larynx (laryngectomie) lors de la glossectomie totale si le cancer s’y est propagé. Lors de la laryngectomie, le chirurgien fixe l’extrémité de la trachée à une ouverture (stomie) pratiquée dans le cou. Vous aurez alors une stomie permanente (trachéostomie) et vous ne serez pas en mesure de parler normalement, mais vous pourrez apprendre d’autres façons de parler et de communiquer.
Mandibulectomie
La mandibulectomie est une chirurgie qui permet d’enlever la mâchoire inférieure (mandibule) en partie ou en totalité. On y a recours pour traiter les tumeurs qui se trouvent près de la mâchoire inférieure (celles qui prennent naissance dans le plancher de la bouche ou la crête alvéolaire inférieure) ou les tumeurs qui ont envahi la mâchoire inférieure.
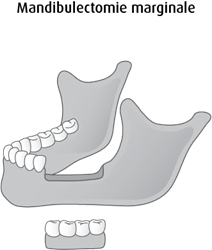
La mandibulectomie marginale, aussi appelée résection du bord ou résection de demi-épaisseur, permet d’enlever seulement une mince couche osseuse de la mâchoire inférieure qui contient les dents. On y a recours lorsque la tumeur est située près de la mâchoire inférieure ou qu'elle a envahi le revêtement de l'os (périoste).
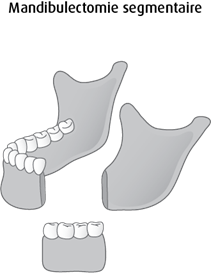
La mandibulectomie segmentaire, aussi appelée résection de pleine épaisseur, permet d’enlever toute une section de la mâchoire inférieure. On peut l’effectuer lorsque le cancer s'est propagé en profondeur dans l'os. Il est possible de remplacer la section enlevée avec un bout d’os provenant d’une autre partie du corps. On peut utiliser un os de la jambe (péroné), l’os de la hanche ou l’omoplate.
Maxillectomie
La maxillectomie est une chirurgie qui permet d’enlever la mâchoire supérieure (maxillaire) en partie ou en totalité ainsi qu’une tumeur située au plafond de la bouche (palais dur). On peut pratiquer une maxillectomie partielle ou totale. Il est possible qu'on doive poser une
Résection transbuccale
On peut proposer une résection transbuccale au lieu d'une mandibulectomie, laquelle est habituellement nécessaire pour atteindre et enlever les tumeurs logées à l'arrière de la bouche ou dans la gorge. La résection transbuccale est pratiquée par la bouche. Il s'agit d'une intervention minimalement invasive, c'est-à-dire qu'on évite de faire une grande incision pour enlever la tumeur. Comparativement à la mandibulectomie, la résection transbuccale engendre moins d'effets secondaires et nécessite une chirurgie reconstructive moins étendue. La résection transbuccale permet quand même d'enlever complètement la tumeur, de sorte qu'un traitement supplémentaire par radiothérapie ou chimioradiothérapie pourrait ne pas être requis.
On peut pratiquer l’un des types suivants de résection transbuccale pour traiter un cancer de la cavité buccale :
- Lors de la chirurgie robotique transbuccale, on se sert d’un endoscope pour voir la tumeur et d’un système informatisé pour guider les instruments chirurgicaux permettant d’enlever la tumeur.
- Lors de la microchirurgie au laser par voie transbuccale (MLT), on se sert d’un endoscope pour voir la tumeur. L’endoscope est fixé à un laser qui permet d’enlever la tumeur.
Curage ganglionnaire cervical
Le cancer de la cavité buccale peut se propager aux ganglions lymphatiques du cou. Le curage ganglionnaire cervical est une chirurgie qui permet d’enlever des ganglions lymphatiques dans le cou. On y a habituellement recours quand le cancer s’est propagé aux ganglions lymphatiques du cou. On peut le faire en même temps que la chirurgie pratiquée pour enlever la tumeur. On peut aussi le faire dans le but de prévenir la propagation du cancer et de réduire le risque de réapparition du cancer. On a aussi couramment recours au curage ganglionnaire cervical pour savoir si le cancer s’est propagé ou non aux ganglions lymphatiques.
On fait habituellement un curage ganglionnaire cervical dans les cas suivants :
- les examens d’imagerie laissent croire que des ganglions lymphatiques sont atteints par le cancer;
- une biopsie révèle que des ganglions lymphatiques sont atteints par le cancer;
- la tumeur de la cavité buccale a envahi une structure de la bouche à plus de 4 mm d’épaisseur, et on veut se débarrasser de toutes les cellules cancéreuses qui restent et prévenir le risque de réapparition du cancer dans les ganglions lymphatiques;
- une aide à la planification d’autres traitements ou d’une chirurgie reconstructive.
On peut vous enlever des ganglions lymphatiques d’un seul côté du cou (curage homolatéral) ou des deux côtés du cou (curage bilatéral). On fait souvent le curage ganglionnaire cervical en même temps que la chirurgie pratiquée pour enlever la tumeur principale. On l’effectue parfois après la chirurgie, selon les résultats de la pathologie.
Il existe différents types de curage ganglionnaire cervical. Le type que vous aurez dépend des ganglions lymphatiques que les médecins croient atteints par le cancer et de la nécessité d’enlever des muscles, des nerfs ou des veines.
Le curage ganglionnaire cervical sélectif permet d’enlever seulement quelques régions de ganglions lymphatiques.
Le curage ganglionnaire cervical radical modifié permet d’enlever la plupart des ganglions lymphatiques situés d’un côté du cou, entre la mâchoire et l’omoplate, ainsi que du muscle et des tissus nerveux.
Le curage ganglionnaire cervical radical permet d’enlever tous les ganglions lymphatiques d'un côté du cou ainsi que du muscle, des nerfs et des veines.
Dans certains cas, on peut proposer une biopsie du ganglion sentinelle (BGS) dans le cadre du plan de traitement pour un cancer de la cavité buccale afin de savoir si le cancer s’est propagé aux ganglions lymphatiques du cou.
Apprenez-en davantage sur le curage ganglionnaire cervical.
Chirurgie reconstructive
Il est possible qu'on doive pratiquer une chirurgie reconstructive pour réparer des structures de la bouche et de la mâchoire ou pour rétablir la parole et la déglutition après une chirurgie étendue. Les techniques de reconstruction s’améliorent constamment et différents centres de traitement peuvent adopter différentes approches. On planifie habituellement la reconstruction en même temps que le traitement.
L’équipe de reconstruction peut comprendre un chirurgien de la tête et du cou, un prosthodontiste de la tête et du cou (spécialiste en restauration et en remplacement des structures de la tête et du cou à l’aide de prothèses), un chirurgien reconstructeur de la tête et du cou (spécialiste en reconstruction et en chirurgie plastique du visage) ainsi qu’un orthophoniste.
Il est important que l’équipe de soins qui participe à la reconstruction discute avec vous de vos attentes afin de les évaluer, et ce, avant que la chirurgie soit pratiquée ou que d’autres traitements soient administrés. On peut choisir la meilleure technique de reconstruction pour vous en prévoyant quels os et tissus mous devront être enlevés lors de la chirurgie et quels tissus permettraient de remplacer et de restaurer les structures et les fonctions. Vous devrez prendre certaines décisions au début de la planification du traitement, comme si vous préférez qu’on ait recours à des prothèses ou à vos propres tissus pour la reconstruction. Votre équipe de soins élaborera un plan de traitement juste pour vous, selon l’emplacement de la tumeur, votre état général de santé et votre capacité à vous rétablir d’une longue chirurgie ainsi que vos préférences personnelles.
On fait souvent la reconstruction au même moment que la chirurgie pratiquée pour enlever la tumeur, mais on peut aussi l’effectuer lors d’une autre intervention. On peut se servir de peau prélevée sur une autre partie du corps, soit une greffe osseuse, de tissu (peau, muscle, os ou une association de ces organes) prélevé sur une autre partie du corps, soit un lambeau, et de prothèses.
Greffes de peau
La greffe de peau permet de remplacer une surface de peau par de la peau prélevée ailleurs sur le corps. On peut faire une greffe de peau pour réparer de petites plaies chirurgicales. On peut aussi y avoir recours pour couvrir la surface où le chirurgien a enlevé du tissu pour un lambeau. Un instrument spécial appelé dermatome permet d’enlever des couches de peau en feuillets. On transfère ensuite la peau sur la plaie chirurgicale.
On peut faire 2 types de greffe de peau différents pour reconstruire la bouche.
Lors de la greffe de demi-épaisseur, on enlève les 2 couches supérieures de la peau de la zone donneuse, soit la couche externe de la peau (épiderme) et la couche sous l’épiderme (derme). On prélève habituellement de la peau d’une cuisse, d’une fesse ou d’un bras. La peau se régénère dans ces régions.
Lors d’une greffe de pleine épaisseur, on enlève toute l’épaisseur de la peau soit l’épiderme, le derme et la couche de graisse sous le derme qu’on appelle couche sous-cutanée. On prélève habituellement de la peau sur le cou, à l’arrière des oreilles ou à l’intérieur du bras. On recoud ensemble les bords de la peau de la zone donneuse pour refermer la plaie.
Lambeaux
Un lambeau régional, aussi appelé lambeau local, est un morceau de tissu (avec ou sans peau) qui contient son propre apport sanguin et qui sert à réparer des plaies chirurgicales. On détache l'une des extrémités du tissu du corps alors que l’autre reste en place afin de conserver l’apport sanguin. On étire ou on déplace ensuite le lambeau jusqu’à la plaie située tout près et on l’y fixe à l'aide de points de suture.
Un lambeau libre est un morceau de tissu qu'on a complètement enlevé d'une zone donneuse pour l'appliquer sur la zone qui a besoin d'être réparée. Une chirurgie très délicate est nécessaire pour relier les minuscules vaisseaux sanguins du lambeau aux vaisseaux de la plaie chirurgicale. Ce type de chirurgie est connu sous le nom de chirurgie microvasculaire. On prélève fréquemment les lambeaux libres des bras, des jambes, du dos ou de l'abdomen.
Prothèses faciales et implants dentaires
On peut avoir recours aux prothèses faciales ou aux implants dentaires pour la reconstruction et ils peuvent aider à avaler et à parler. Les implants ou les prothèses dentaires peuvent remplacer les dents manquantes. On peut remplacer la mâchoire supérieure (maxillaire) et le devant du plafond de la bouche (palais dur) par une prothèse. On peut aussi se servir de prothèses dans la bouche pour remodeler certaines structures dans le but d’améliorer le langage et la déglutition. Il y a souvent un suivi pour ajuster ou modifier la prothèse.
Mise en place d’une sonde d’alimentation
On peut avoir recours à la chirurgie pour mettre une sonde d’alimentation en place si le cancer de la cavité buccale ou ses traitements affectent votre capacité d’avaler. Différents types de sondes d’alimentation peuvent être employés.
Apprenez-en davantage sur l’alimentation par sonde.
Trachéostomie
La trachéostomie permet de faire, dans le cou, une ouverture appelée stomie menant à la trachée pour que l’air se rende aux poumons. La trachéostomie est parfois nécessaire quand une tumeur ou une enflure exerce une pression sur la trachée, ou qu’elle la bloque, ce qui rend la respiration difficile. On peut aussi y avoir recours avant certaines chirurgies pour protéger une voie respiratoire. Elle est habituellement temporaire.
Après la chirurgie
On vous mentionnera, ainsi qu’à votre aidant, ce à quoi vous devez vous attendre après la chirurgie. Quand vous vous réveillerez, vous pourriez avoir plusieurs tubes différents. Vous pouvez avoir un tube dans le cou pour respirer (trachéostomie). Vous pouvez aussi avoir des tubes pour évacuer des liquides et une sonde d’alimentation.
Après une chirurgie de la bouche, vous ne serez pas en mesure de manger pendant quelques jours. Une diététiste vous offrira son soutien et des conseils sur la nutrition et tout changement alimentaire que vous pourriez devoir faire une fois que vous aurez quitté l’hôpital. Vous pourriez aussi devoir travailler avec un orthophoniste si la chirurgie a affecté votre langage.
Effets secondaires
Peu importe le traitement du cancer de la cavité buccale, il est possible que des effets secondaires se produisent, mais chaque personne les ressent différemment. Certaines en ont beaucoup alors que d'autres en éprouvent peu.
Si des effets secondaires se manifestent, ils peuvent le faire n’importe quand pendant la chirurgie, tout de suite après ou quelques jours, voire quelques semaines plus tard. Il arrive que des effets secondaires apparaissent des mois ou des années à la suite de la chirurgie (effets tardifs). La plupart disparaissent d’eux-mêmes ou peuvent être traités, mais certains risquent de durer longtemps ou d’être permanents.
Les effets secondaires de la chirurgie dépendent surtout du type de chirurgie et du site chirurgical ainsi que de votre état de santé global.
La chirurgie du cancer de la cavité buccale peut causer ces effets secondaires :
- douleur;
- saignement;
- fatigue;
- infection;
- séparation des bords de la plaie;
- perte du lambeau;
- enflure du site chirurgical;
- lymphœdème;
- difficulté à avaler;
- difficulté à parler;
- troubles de la mastication;
- écoulement de bave;
- difficulté à ouvrir la mâchoire (trismus);
- perte de poids;
- lésions des nerfs;
- changements de la fonction et de l’apparence des lèvres;
- fistule buccale;
- tissu cicatriciel.
Avisez votre équipe de soins si vous éprouvez ces effets secondaires ou d’autres que vous croyez liés à la chirurgie. Plus vite vous mentionnez un problème, plus rapidement on pourra vous dire comment aider à le soulager.
Questions à poser sur la chirurgie
Apprenez-en davantage sur la chirurgie et les effets secondaires de la chirurgie. Afin de prendre les bonnes décisions pour vous, posez des questions sur la chirurgie à votre équipe de soins.
