Chirurgie des tumeurs au cerveau et à la moelle épinière
On fait habituellement une chirurgie pour traiter les tumeurs au cerveau et à la moelle épinière. Le type de chirurgie que vous aurez dépend surtout de l’emplacement et de la taille de la tumeur. Quand votre équipe de soins planifie la chirurgie, elle prend aussi en considération d’autres facteurs comme votre âge, votre fonction neurologique et votre état de santé global.
On peut pratiquer une chirurgie pour différentes raisons. Vous pouvez avoir une chirurgie pour :
- enlever toute la tumeur ou la plus grande partie possible de la tumeur;
- faire un prélèvement dans la tumeur afin d’en déterminer le type;
- mettre en place un tube (shunt) afin d’évacuer le liquide céphalorachidien (LCR) dans le but de réduire la pression exercée sur le cerveau;
- mettre en place un dispositif appelé réservoir d’Ommaya afin de retirer du LCR ou d’administrer une chimiothérapie;
- prévenir ou traiter les complications possibles liées à la tumeur;
- atténuer la douleur ou soulager les symptômes.
Avant la chirurgie
On évalue très soigneusement la personne atteinte d'une tumeur au cerveau ou à la moelle épinière avant la chirurgie. Lors de l'examen neurologique, on recherche tout changement dans les fonctions normales dont les réflexes, le langage, l'ouïe, la vision, la pensée, les mouvements, les sensations et les fonctions du corps.
Avant la chirurgie, on définit de façon précise (cartographie) l'emplacement de la tumeur à l'aide d’une série d’images obtenues par tomodensitométrie (TDM) ou imagerie par résonance magnétique (IRM). Cela aide le chirurgien à décider si la tumeur peut être enlevée par chirurgie.
Certaines régions du cerveau et de la moelle épinière sont difficiles à atteindre ou contrôlent des fonctions trop importantes qu'on ne voudrait pas endommager en essayant d’enlever la tumeur par chirurgie. Une tumeur qui ne peut pas être enlevée est dite inopérable.
On peut avoir recours aux types suivants de chirurgie pour traiter les tumeurs au cerveau et à la moelle épinière. Vous pourriez également recevoir d’autres traitements après l’opération.
Craniotomie
La craniotomie est une chirurgie au cours de laquelle on ouvre le crâne pour enlever une tumeur au cerveau. Le but de l’opération est d’enlever la plus grande partie possible de la tumeur sans détruire de tissu cérébral important ou affecter les fonctions cérébrales. Vous serez sous anesthésie générale ou éveillé pendant au moins une partie de la chirurgie si le médecin doit évaluer vos fonctions cérébrales, ce qu’on appelle cartographie cérébrale.
Lors de l’opération, le chirurgien fait une coupure (incision) dans le cuir chevelu. Il enlève une partie du crâne pour exposer la région où la tumeur se développe. Ce morceau du crâne est souvent appelé volet osseux.
Le chirurgien fait ensuite une incision dans la membrane qui recouvre le cerveau (dure-mère), puis il la sépare légèrement, ce qui lui permet de trouver la tumeur et de l’atteindre.
Le chirurgien enlève la plus grande partie possible de la tumeur. On a parfois recours à un appareil d’échographie spécial pour briser la tumeur en morceaux et la rendre plus facile à enlever. Il se peut aussi que le chirurgien utilise un microscope opératoire particulier qui aide à définir les bords de la tumeur.
On peut avoir recours à la chirurgie guidée par l’image pour certaines tumeurs au cerveau. On produit des images de façon répétitive par IRM ou TDM lors de l’opération afin d’indiquer l’emplacement de la tumeur et des instruments du chirurgien.
Une fois que le chirurgien a enlevé la plus grande partie possible de la tumeur, il recoud solidement la dure-mère, puis il replace le morceau de crâne avec de petites vis et des plaques et il referme le cuir chevelu aves des points de suture ou des agrafes. Si le cerveau est très enflé après la chirurgie, on pourrait attendre que l’enflure diminue avant de replacer le morceau de crâne. La guérison prend habituellement plusieurs semaines.
Cartographie cérébrale
On fait la cartographie cérébrale lors d’une craniotomie quand la tumeur se trouve près de régions du cerveau qui contrôlent le langage ou la motricité. La cartographie se déroule selon une technique appelée stimulation corticale peropératoire. Cette technique permet de stimuler la surface du cerveau à l’aide d’un faible courant électrique afin d’établir la fonction d’une partie particulière du cerveau. L’intervention est indolore. Elle trouble temporairement le langage ou provoque des secousses dans la partie du corps qui est contrôlée par la région du cerveau qui est stimulée. Ces renseignements sont alors enregistrés (cartographiés) afin que le chirurgien puisse éviter ces régions quand il enlève la tumeur.
La cartographie du langage permet d’identifier les régions tout autour de la tumeur qui sont responsables du langage et de la compréhension du langage. Après qu’on vous ait administré une anesthésie générale, le chirurgien ouvre le crâne et la dure-mère pour exposer le cerveau. On vous réveille ensuite afin que vous puissiez parler au chirurgien et suivre toute directive qui vous est donnée au cours de la cartographie, comme lire ou compter. Une fois la cartographie terminée, on vous administre de nouveau une anesthésie générale afin que le chirurgien poursuive l'intervention pour enlever la tumeur.
La cartographie motrice permet d’identifier les régions tout autour de la tumeur qui sont responsables des mouvements et des réflexes. Il est possible que vous restiez sous anesthésie générale. Le chirurgien stimule les régions entourant la tumeur avec un courant électrique et observe tout mouvement du corps. Comme pour la cartographie du langage, les régions cartographiées guident le chirurgien quand il enlève la tumeur cérébrale.
Chirurgie pratiquée pour évacuer le liquide céphalorachidien
La tumeur cérébrale peut provoquer l’accumulation de liquide céphalorachidien (LCR) dans le cerveau, ce qui risque de faire augmenter la pression dans le crâne. C’est ce qu’on appelle pression intracrânienne (PIC) ou hydrocéphalie. Cela se produit quand la tumeur bloque l’écoulement de LCR, ce qui engendre son accumulation, donc l’augmentation de la pression intracrânienne. Les maux de tête, les vomissements, l’irritabilité et les crises d’épilepsie peuvent en être les symptômes. La chirurgie pratiquée pour enlever la tumeur peut aider, mais il existe aussi d’autres moyens d’évacuer l’excès de LCR et de réduire la pression sur le crâne.
Le drain ventriculaire externe (DVE) est un tube mince qu’on insère à travers la peau puis le crâne jusqu’à une cavité cérébrale remplie de liquide qu’on appelle ventricule. Il permet au liquide céphalorachidien (LCR) de s’écouler du cerveau dans un système de collecte ou un sac situé à l’extérieur du corps. On se sert parfois d’un DVE pour traiter l’accumulation de LCR avant ou pendant la chirurgie visant à enlever une tumeur cérébrale. On ne peut pas laisser le DVE en place de façon permanente, alors on le remplace par un shunt s’il faut encore évacuer du liquide.
Un shunt est un tube étroit, lisse et flexible. Il possède un système de valves qui régule la pression du LCR et empêche le liquide de retourner dans les ventricules. De nombreux shunts ont des réservoirs qu’on peut utiliser pour faire des prélèvements de LCR. Lors de la chirurgie, on met le shunt en place dans un ventricule cérébral rempli de LCR. Il se rend jusqu’au cuir chevelu. De là, il descend sous la peau le long du cou et du thorax jusqu’à la cavité abdominale (pas l’estomac). Le LCR qui s’écoule dans la cavité abdominale est réabsorbé dans la circulation sanguine. Le shunt peut être temporaire ou permanent. On peut le mettre en place avant ou après la chirurgie visant à enlever la tumeur.
La ventriculostomie endoscopique du troisième ventricule (VETV) est une intervention lors de laquelle le chirurgien fait une ouverture dans le troisième ventricule cérébral et y insère un tube qui permet au LCR de contourner un blocage. Le chirurgien se sert ensuite d’un endoscope pour se frayer un chemin à l’intérieur du ventricule et former une dérivation interne. On a parfois recours à la VETV pour traiter l’accumulation de LCR dans le cerveau. On peut aussi y avoir recours pour faire une biopsie ou enlever une tumeur dans un ventricule.
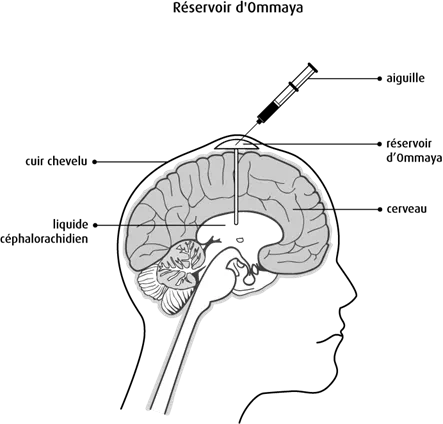
Chirurgie pratiquée pour mettre un réservoir d’Ommaya en place
Le réservoir d’Ommaya est un petit dispositif en forme de dôme auquel est fixé un tube (cathéter) court. Le chirurgien insère le réservoir sous le cuir chevelu et achemine le cathéter dans un ventricule du cerveau.
On peut avoir recours au réservoir d’Ommaya pour évacuer l’excès de LCR afin de soulager la pression, prélever du LCR ou injecter des agents chimiothérapeutiques directement dans le LCR ou la tumeur.
Laminectomie
La laminectomie est une chirurgie qui permet d’enlever un os de la colonne vertébrale (vertèbre), qui recouvre la moelle épinière, pour y enlever une tumeur.
Lors de l’opération, le chirurgien fait une incision dans la région de la colonne située au-dessus de la tumeur puis il enlève la vertèbre. On modifie parfois l’approche pour atteindre la tumeur, ce qui peut signifier qu’on enlève une côte ou qu’on accède à la moelle épinière par le thorax ou la région située derrière l’abdomen.
Il se peut que le chirurgien fasse une incision dans le revêtement de la moelle épinière (dure-mère) pour atteindre la tumeur et en enlever la plus grande partie possible.
Le laser microchirurgical peut aider à enlever certains types de tumeur.
Un aspirateur à ultrasons, qui produit des ondes sonores de haute fréquence et fait une aspiration, peut servir à briser la tumeur en morceaux et à l’enlever.
On peut faire une échographie lors de la chirurgie pour révéler avec précision les bords de la tumeur et confirmer qu’on a enlevé suffisamment d’os pour atteindre la tumeur.
Une fois que le chirurgien a enlevé la plus grande partie possible de la tumeur, il recoud solidement la dure-mère afin qu’il n’y ait pas de fuite de LCR. Les muscles qui longent la colonne vertébrale sont aussi recousus.
On administre un traitement adjuvant au moins 3 à 4 semaines après la chirurgie pour donner le temps à la plaie de guérir correctement.
Résection monobloc
La résection monobloc est une technique que le chirurgien utilise pour tenter d’enlever la tumeur en une seule pièce. L’emplacement de la tumeur et jusqu’où elle s’est étendue dans les tissus voisins déterminent la quantité de tumeur qui doit être enlevée. La résection monobloc permet d’enlever certaines tumeurs à la moelle épinière.
Lors de la résection monobloc, on coupe soigneusement tous les tissus (dont les tissus mous, les muscles, les ligaments et les vaisseaux sanguins) fixés à la vertèbre et à la côte qui entourent la tumeur.
Une fois que tous les tissus ont été séparés, on détache la vertèbre et on l’enlève en une pièce ainsi que toute la tumeur. Une fois que la tumeur a été enlevée, le chirurgien reconstruit la vertèbre afin de stabiliser la colonne vertébrale.
Lors de la résection monobloc marginale, on enlève seulement la tumeur et lors de la résection monobloc large, on enlève la tumeur ainsi qu’une couche de tissu sain autour de la tumeur.
Lors de la résection monobloc marginale ou large du corps vertébral, on enlève tout le corps vertébral. Cette technique est appelée spondylectomie totale monobloc. On la pratique à travers le dos et l’abdomen ou seulement à travers le dos (approche postérieure). Dans le cas de l’approche postérieure, on installe la personne dans un cadre et sur le ventre.
Stabilisation de la colonne vertébrale
Quand on a enlevé une vertèbre en partie ou en totalité, la colonne vertébrale est affaiblie. On doit donc la renforcer ou la stabiliser pour qu'elle puisse fonctionner adéquatement.
Si les vertèbres situées en dessous et au-dessus de la section enlevée ne sont pas endommagées, le chirurgien peut stabiliser la colonne vertébrale à l'aide de dispositifs de fixation spéciaux, soit des vis, des plaques, des tiges, des crochets ou des cages de distraction (implants qui remplacent une vertèbre). Le chirurgien fixe ces dispositifs aux os situés au-dessus et en dessous des vertèbres qui ont été enlevées.
En l'absence d'os stables pour fixer les dispositifs, la personne doit rester au lit jusqu'à ce qu'on lui fabrique et mette en place une orthèse spéciale.
Effets secondaires
Peu importe le traitement des tumeurs au cerveau et à la moelle épinière, il est possible que des effets secondaires se produisent, mais chaque personne les ressent différemment. Certaines en ont beaucoup alors que d'autres en éprouvent peu.
Si des effets secondaires se manifestent, ils peuvent le faire n’importe quand pendant la chirurgie, tout de suite après ou quelques jours, voire quelques semaines plus tard. Il arrive que des effets secondaires apparaissent des mois ou des années à la suite de la chirurgie (effets tardifs). La plupart disparaissent d’eux-mêmes ou peuvent être traités, mais certains risquent de durer longtemps ou d’être permanents.
Les effets secondaires de la chirurgie dépendent surtout du type de chirurgie, de l’emplacement de la tumeur, de votre âge, de votre fonction neurologique et de votre état de santé global.
La chirurgie des tumeurs au cerveau et à la moelle épinière peut causer ces effets secondaires :
- saignement;
- infection de l’incision chirurgicale;
- douleur;
- enflure du tissu du cerveau (œdème cérébral);
- perte de fonction neurologique;
- crise d'épilepsie;
- accumulation de liquide céphalorachidien (LCR) dans le cerveau;
- fuite de LCR par l’incision;
- hausse de la pression intracrânienne.
Avisez votre équipe de soins si vous éprouvez ces effets secondaires ou d’autres que vous croyez liés à la chirurgie. Plus vite vous mentionnez un problème, plus rapidement on pourra vous dire comment aider à le soulager.
Questions à poser sur la chirurgie
Apprenez-en davantage sur la chirurgie et les effets secondaires de la chirurgie. Afin de prendre les bonnes décisions pour vous, posez des questions sur la chirurgie à votre équipe de soins.
